Из-за чего происходит воспаление или защемление седалищного нерва, а также про симптомы и лечение рассказывает эксперт.

Если тебе больше 30 лет, возможно, ты сталкивались с резкой болью в спине при резком наклоне или неудачном повороте корпуса. В домашней аптечке у многих есть согревающие мази от «прострелов в спине», а заботливые мамы дарят нам пояса из собачьей шерсти. Мы ходим на массаж, пробуем лечение пиявками, но все эти меры не помогают, если не учитывать главное — лечить стоит не последствия (боль, невозможность нормально двигаться), а причину. Разбираемся, что такое ишиас.
Ишиас — это воспаление или защемление седалищного нерва. Проблему могут называть пояснично-крестцовым радикулитом, иногда в диагнозе написано «невралгия седалищного нерва». Самая частая причина для беспокойства — боль в спине.
Седалищный нерв — это самый крупный и самый длинный нерв в организме. Он начинается в нижней части спины (в области поясницы), тянется через ягодицы, бедра, икры к ступням. Этот нерв отвечает за подвижность ног, связывая расположенные в них мускулы с центральной нервной системой.
Все работает нормально, пока однажды седалищный нерв не воспаляется или защемляется (о причинах ниже). Нарушение работы этого нерва (невралгия) может прогрессировать. Это значит, что состояние будет ухудшаться вплоть до невозможности нормально двигаться.
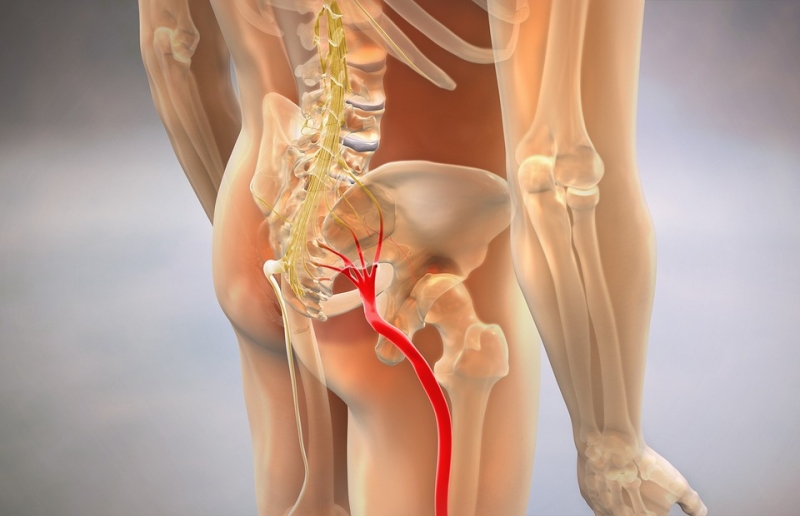
Вначале болезнь проявляет себя терпимой болью в нижней части спины. Боль постепенно начинает опускаться по задней поверхности бедра вниз, к пятке и пальцам. Ощущения описываются как «покалывание, жжение, онемение», то есть это дискомфорт, боль или «мурашки» в ноге или отдельных ее участках.
Боль разная и неоднородная — от почти незаметной до тянущей, резко колющей, простреливающей или даже жгучей. Она может усиливаться при резком движении, кашле, чихании. Дискомфорт также доставляет мышечная слабость, невозможность двигаться (ходить, бегать, прыгать, заниматься любимым спортом), как раньше.
Приступ может быть после эмоционального всплеска или физического перенапряжения (неудачно прыгнула, взяла слишком большой вес на тренажерах, без подготовки попыталась встать в сложную асану). Часто боль усиливается или появляется впервые при переохлаждении — иногда достаточно прогулки на прохладном ветру или сквозняка на рабочем месте.
В самых тяжелых случаях невозможно не только ходить и поворачиваться, но и сидеть или стоять. Даже лежать тяжело, поскольку человек продолжает испытывать в горизонтальном положении пронизывающую сковывающую боль, которая не дает нормально уснуть или просто расслабиться.
Частый вопрос: как лежать при защемлении седалищного нерва правильно? Обычно боль уменьшается, если лежать на спине или на здоровом боку (под талию или между коленями можно подложить небольшую подушку). Такие позы уменьшают давление на раздраженный нерв.
В остром периоде признаки защемления или воспаления появляются внезапно и длятся 3–7 дней. Могут пройти без лечения или после приема обезболивающих препаратов. При хроническом периоде симптомы продолжаются более 1 месяца: требуется медицинского лечения (вплоть до операции).
Если никак не лечить, а снимать боль мазями или таблетками («друг или бабушка посоветовали»), то последствия могут быть тяжелыми и опасными для здоровья. Среди вероятных:
- нестабильность позвонков; отмирание нервных окончаний; сильная слабость мышц ног и постепенное угасание их нормального функционирования вплоть до паралича.
Нужно знать, почему возникло заболевание. Обычно это комплекс патологий позвоночника, которые приводят к ущемлению седалищного нерва. Среди самых частых:
- межпозвоночная грыжа; инфекционные заболевания — туберкулез, опоясывающий герпес, бруцеллез, грипп, брюшной и сыпной тиф, скарлатина, малярия, некоторые болезни, передающиеся половым путем; сепсисы; стеноз поясничного отдела спинномозгового канала; остеофиты — это костные выросты на позвонках, они возникают при остеохондрозе или остеоартрозе; аутоиммунные и аллергические болезни; синдром грушевидной мышцы; сахарный диабет; гинекологические нарушения.
Установление причины заболевания необходимо для назначения адекватного лечения. Боль при ишиасе похожа на боль при опухолях позвоночника, миеломной болезни, болезни Бехтерева и спондилите. Врач при обследовании обращает внимание на характерные для ишиаса диагностические синдромы:
- синдром Сикара (усиление боли при движении стопой вверх); синдром посадки (тяжело садиться с полностью разогнутой ногой); синдром Ласега (трудно поднять ногу в положении лежа на спине).
Для уточнения полной картины заболевания врачи могут использовать данные анализов, диагностику с помощью УЗИ, КТ или МРТ.

Лечение при защемлении седалищного нерва в ягодице назначается врачом. Оно разное — от лекарственные препаратов (таблеток, мазей) до нелекарственных методик. Терапия зависит от степени патологии и того, что послужило исходной причиной ишиаса — воспаление седалищного нерва или его ущемление. Возможно оперативное вмешательство — но операции делают только в тех случаях, когда остальные методы неэффективны.
Немедикаментозные методики:
- физиопроцедуры; массаж; водолечение; ЛФК; посещение тренажерного зала.
Нетрадиционные методы лечения:
- точечный массаж — акупунктура пальцами или иголками; озонотерапия; мануальная терапия и остеопатия; грязелечение; массаж банками; гирудотерапия.
Медикаментозные методики
Лекарства для снятия болевого синдрома прописывает врач — самолечение недопустимо. Пациенту могут назначить комплексную терапию с применением лекарств разных категорий.
Часто применяют мази и кремы (местного действия), витамины и противовоспалительные препараты — в виде инъекций, которые снимают воспаление и боль.
Учти: у ряда сильнодействующих таблеток существуют противопоказания и побочные эффекты, например, нарушения в работе ЖКТ, возникновение язв или внутренних кровотечений. Это еще одна причина, по которой принимать лекарства самостоятельно нельзя. Схему приема любых препаратов подбирает тоже врач (некоторые из них нельзя принимать дольше 5-14 суток).
Другие меры по лечению:
- изменение режима дня или рациона; похудение, если это необходимо, для облегчения нагрузки на позвоночник и суставы; лечебная физкультура или упражнения под контролем инструктора; ношение мягкого ошейника или корректирующих или поддерживающих поясов (показано при защемлении нерва).
В Сети есть различные комплексы упражнений, которые помогают при ишиасе. Но самого эффективного упражнения при защемлении седалищного нерва нет. В Интернете предлагают решать некую идеальную ситуацию, но у каждого пациента свои причины боли, разное состояние организма и отдельных его частей (позвоночника и суставов). Уровень физической подготовки и активности тоже сильно различается.
После консультации с врачом, после получения его разрешения на физкультуру или любые другие нагрузки (это может быть плавание, например) обратись к инструктору, расскажи о диагнозе — он составит для тебя программу занятий, поставит технику, проконтролирует, как ты выполняешь упражнения.
Когда заболела спина или любая другая часть тела, обратись к терапевту. После первичного осмотра он может выписать направление к неврологу, вертебрологу, нейрохирургу или сосудистому хирургу, физиотерапевту.
От защемления нерва не застрахован никто — это может случиться и с пенсионеркой, которая практически сидит дома, и с цветущим, полным сил атлетом 28 лет. Но если поддерживать хорошую физическую форму, то риск ишиаса снижается. Для профилактики аккуратно наклоняйся, используй правильную технику поднятия тяжестей (приседай с прямой спиной), выбирай адекватную нагрузку во время спорта, откажитесь от вредных привычек, следи за питанием.